抗菌药物流行病学折点 国际规范与中国经验探索
抗菌药物的流行病学折点,作为连接微生物学数据与临床实践的重要桥梁,近年来在全球抗感染领域受到越来越多的关注。它并非传统的基于药代动力学/药效学(PK/PD)或临床结局设定的折点,而是从宏观的细菌耐药性监测和流行病学角度出发,为特定病原体-药物组合设定的一个参考阈值,主要用于区分野生型菌株和可能获得耐药机制的菌株,从而服务于公共卫生监测和感染控制。
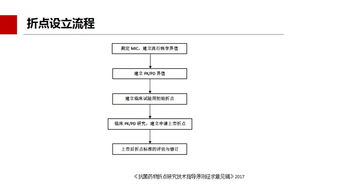
从国际规范来看,相关机构如美国临床和实验室标准协会(CLSI)及欧洲药敏试验委员会(EUCAST)在其指南中均包含了流行病学折点的概念和应用建议。CLSI将其称为“流行病学界值”,主要用于监测目的,帮助识别非野生型菌群。EUCAST则在其折点设定体系中明确包含了“流行病学折点”,用于区分“微生物学”上的敏感与耐药,为各国或地区的耐药监测提供统一的分析标尺。这些国际规范强调,流行病学折点主要依据大量菌株的最低抑菌浓度(MIC)分布或抑菌圈直径分布来确定,通常将野生型菌株分布的上限(如MIC分布模式的99%或97.5%分位点)设定为折点。其核心价值在于早期预警耐药性的出现和传播趋势,为制定和评估抗生素管理策略提供关键数据支持。
中国的实践与经验则呈现出与国际接轨并兼顾本土特色的路径。随着国内细菌耐药形势日益严峻,建立和完善符合国情的监测体系至关重要。中国在借鉴CLSI和EUCAST标准的基础上,通过国家卫生健康委临床检验中心、全国细菌耐药监测网(CARSS)等平台,积极推动流行病学折点的应用与研究。中国经验主要体现在以下几个方面:利用国内大规模的耐药监测数据,分析重要病原体(如碳青霉烯类耐药肠杆菌科细菌、耐甲氧西林金黄色葡萄球菌等)对抗菌药物的MIC分布,探索建立本土化的流行病学参考值,以更准确地描绘中国细菌耐药的地域和人群特征。将流行病学折点数据用于指导医院和区域的感染防控实践,例如,当某病房分离菌的耐药率超过基于流行病学折点计算的阈值时,触发强化干预措施。中国的相关研究和指南也开始强调,在解释药敏结果和进行流行病学分析时,需明确区分临床折点与流行病学折点,避免混淆误用。
挑战依然存在。国内不同医疗机构实验室的检测方法、设备尚未完全统一,可能影响数据可比性;对于某些新型抗菌药物或少见耐药表型,本土流行病学数据积累仍需时间;如何将监测数据更高效地转化为具体的感染控制行动,也需要更多机制创新。深化国际交流,持续积累高质量的本土监测数据,并推动流行病学折点、临床折点与分子耐药机制研究的整合,将是中国优化抗菌药物管理、遏制细菌耐药的关键方向。通过国际规范的本土化实践与创新,中国有望为全球抗菌药物流行病学折点的科学应用贡献独特而宝贵的经验。
如若转载,请注明出处:http://www.epipumc.cn/product/336.html
更新时间:2026-06-01 02:54:13